診療体制

帝京大学医学部附属病院は、東京都板橋区の東端に位置する板橋区加賀というところにあり、江戸時代は加賀藩前田家の広大な屋敷が近くにあったことでも有名です。病院の隣には石神井川が流れており、春は川沿いに桜が咲き誇ります(写真)。また新宿、池袋、渋谷、浦和などからのアクセスは良く、東京都北部、東部から埼玉県南部を医療圏としています。帝京大学医学部は「医師としての最新の医学知識・技量を身につけた良医を育てる。」という目標を掲げており、実際、産婦人科だけでなく、他診療科の先生も非常にフットワークが軽く、患者さんのことをしっかりと真剣に診療している先生が非常に多いと思います。そして診療科の垣根が驚くほど低く、とても風通しの良いことも特徴です。
認定施設(2021年度)
| 初診患者数 | 1,338名 |
|---|---|
| 再診患者数 | 25,132名 |
| 紹介率 | 105.6% |
| 入院患者延数 | 15,437名 |

- 特定機能病院
- 基幹型臨床研修病院
- 地域がん診療連携拠点病院(高度型)
- がんゲノム医療連携病院
- 東京都災害拠点病院
- 高度救命救急センター
- 総合周産期母子医療センター
- 日本産科婦人科学会専門医制度卒後研修指導施設
- 東京都医師会母体保護法研修指定医療機関
- 日本生殖医学会 生殖医療専門医 認定研修施設
- 日本婦人科腫瘍学会 婦人科腫瘍専門医 指定修練施設
- 日本産科婦人科内視鏡学会 腹腔鏡・子宮鏡技術認定医 認定研修施設
- 日本女性医学学会 女性ヘルスケア専門医 認定研修施設
- 日本周産期・新生児医学会 周産期専門医 認定施設
- 日本臨床細胞学会 細胞診専門医 認定施設・教育研修施設
- 日本超音波医学会 超音波専門医 研修施設
産科分野
妊娠と分娩は、生まれてくる赤ちゃんにとっては人生の出発点であり、ご両親にとっては、その子の親としての生活が始まる時間です。私たちは、この大切な時間を、妊婦さんとおなかの中の赤ちゃん、ご家族に寄り添い、母児の無事を願い、専門的な知識や技術を提供できることに大きな喜びを感じています。また、内科的・外科的疾患などを合併している妊婦さんや胎児疾患が疑われる妊婦さんなど、いわゆるハイリスク妊娠の管理や早産あるいは先天異常を持った赤ちゃんなど、専門的な診療が必要な方のご相談についても、望まれる結果が得られるように可能な限りお手伝いいたします。
当院産婦人科は、各々の専門性を活かしより高度の医療を提供できるように、婦人科と産科(周産期)に分かれて診療を行っています。特に当院は周産期領域での救急・重症管理、治療に対応できる施設として、平成10年4月に都から認可された総合周産期母子医療センターのひとつです。当センターは産科部門である母子産科病棟および母体・胎児集中治療室(MFICU)10床と新生児科部門である新生児集中治療室(NICU)12床・継続保育室(GCU)24床を備えており、地域の医療機関と連携を図り、周産期に係る高度な医療を行うことをめざしています。産科と新生児科では毎週合同臨床カンファレンスを行い、両科の緊密な連携を図りつつ、妊娠・出産・産褥において母児共にスムーズな移行ができるよう努めています。
出産においては250件に1件の頻度で危険を伴うとされていますが、出産年齢の高齢化などによりハイリスクの妊娠・出産は、ますます増加傾向にあります。切迫早産や前期破水、妊娠高血圧症候群などの妊婦さんは、周産期センターで厳重な母体・胎児モニターを行い、安全と判断できる場合にはできるだけ待機し、母児に負担がかかり始めていると判断される場合には早めに、より元気な状態で出産させることが必要です。その一方で、正常分娩においては自然で快適な経過をたどることが求められています。当センターでは正常分娩はLDRにおいて快適性を追求し、予期せぬ危険が突発した際には周産期センターとして安全性を追及する、という理想を実現すべく、24時間態勢で臨んでいます。
産科は、ハイリスク妊娠を中心に、1日平均約55名の患者さんが来院されています。一般妊婦健診の他、専門外来として、周産期専門医による周産期外来、超音波専門医による超音波外来、臨床遺伝専門医および認定遺伝カウンセラーによる免疫・染色体外来を設けており、様々な状況に対応できるよう臨んでいます。
他、東京都周産期搬送システムとしての担当地域である荒川区、足立区、葛飾区の他、病院周辺地域である板橋区や北区、さらには埼玉県からも母体搬送していただき、地域の周産期医療に貢献しています。
当科は総合周産期母子医療センターとして、増加しているハイリスク妊娠について、新生児科、新生児外科、脳外科、麻酔科をはじめとした関係する多くの科と緊密な連携を行って管理しており、母児にとって最適な時期での分娩を行うようにしています。母児にとって非常にリスクが高い疾患である前置胎盤は、術前の画像診断で大量出血のリスクが高い場合には、速やかに子宮温存の為の子宮動脈塞栓術が行えるよう、放射線科・麻酔科と連携し帝王切開と血管内治療(interventional radiology:IVR)の両方に対応できるハイブリッド手術室での手術を行っております。2022年からは当科の強みである麻酔科との連携を十分に生かした「無痛分娩」を行っております。無痛分娩はお産の痛みを和らげ、産後の体力が温存できるメリットがあります。また近年の国内における外国人妊婦の増加にも対応しており、Tokyo Medical and Surgical Clinicとのセミオープンシステムを行っております。周産期セミオープンシステム連携医療機関の情報は随時更新しておりますので、下記病院ホームページをご覧ください。
https://www.teikyo-hospital.jp/medical/gynecology/index.html#anchor7
主な対象疾患
- 母体管理を要する疾患
- 妊娠高血圧症候群・前置胎盤・常位胎盤早期剥離・母体合併症妊娠・その他ハイリスク妊娠・産褥出血
- 胎児・新生児管理を要する疾患
- 切迫流産・切迫早産・前期破水・子宮内胎児発育遅延・多胎妊娠・双胎間輸血症候群・血液型不適合妊娠・羊水過多・羊水過少・胎児機能不全
産科・総合周産期母子医療センター部門 入院患者数
2022年
| 産科手術 | 例数 | |
|---|---|---|
| 帝王切開術 (その他の手術と重複) |
予定 | 108 |
| 緊急 | 134 | |
| 鉗子分娩 | 21 | |
| 吸引分娩 | 13 | |
| 子宮頸管縫縮術 | 2 | |
| 分娩時期 | 妊娠週数 | 例数 |
|---|---|---|
| 流産(12週以降) | 12~21 | 10 |
| 早産(経膣+帝王切開) | 22~23 | 0 |
| 24~27 | 2 | |
| 28~33 | 35 | |
| 34~36 | 70 | |
| 早産合計(経膣+帝王切開) | 107 | |
| 正期産経腟分娩 | 37~41 | 252 |
| 過期産 | 42~ | 2 |
| 総分娩数(予定帝王切開、流産含む) | 557 |
周産期外来
合併症妊娠・ハイリスク妊娠に対し、各科と協力して対応しています。新生児科の充実により、母児に負担がかかる前の早目の対応が可能であり、このことが母児の安全性をより高いものにしています。
超音波外来
胎児診断はもとより、パルスドプラ法による胎児循環動態の把握など、胎児生理学を踏まえた周産期管理を行っています。3D超音波だけの受診も可能です。超音波専門医が担当しています。
出生前診断カウンセリング外来
習慣流産に対してその原因を追求します。出生前診断としては、母体血液検査による胎児染色体異常の確率推定、羊水採取による胎児染色体確定診断が可能です。臨床遺伝専門医、認定遺伝カウンセラー®️が担当しています。
助産師外来
助産師による妊婦健診
胎児スクリーニングで経過が順調と判断された28週0日から35週6日までの方が対象です。
アットホームな雰囲気でゆっくり赤ちゃんのエコーが見られます。
エコー写真もお渡しできます。
産前産後指導
基本の保健指導に追加して産前産後のお悩み、困りごとなどを個別でご相談いただけます。
例)出産前後の育児技術指導、乳房ケアなど
帝京大学病院の助産師が、産前から産後までお母さんや赤ちゃんの綿密なサポートをしております。
婦人科分野
産婦人科は主に子宮、卵巣という臓器を通して女性の一生を総合的にケアする科です。卵巣から分泌される女性ホルモンは性周期を生み出し、子宮からの月経を起こします。その性周期が妊娠を可能にし、女性の健康をつかさどっています。我々は、個々の病態に断片的に対応するのではなく、小児・思春期から中高年まで、女性の一生を広く視野にいれ、その流れの中で、一人一人の今にどう対応するかを考える、という方針を基本理念としています。
対象疾患および治療
全ての患者さんに、可能な限り低侵襲な手術を提供できるように努力しています。
主な良性腫瘍
子宮筋腫、子宮内膜症、子宮腺筋症、卵巣嚢腫、付属器炎、子宮外妊娠など
当院では積極的に内視鏡手術や子宮鏡手術の導入を行っており、年間手術の半数以上は腹腔鏡などの低侵襲手術になっています。子宮全摘術に対しては、腹腔鏡下手術とロボット支援下での手術を選ぶこともできます。子宮筋腫核出術に対しても、ある程度大きくでも、可能な限り腹腔鏡による摘出を行っています。また子宮筋腫に対する子宮動脈塞栓術を、カテーテル手技に熟練した放射線科IVRチームと合同で行っております。詳細についてお聞きになりたい方は婦人科外来初診、もしくはセカンドオピニオン外来を受診してください。
当院での腹腔鏡手術における入院期間および退院後について
腹腔鏡下手術は手術後4、5日で退院する予定になっています。子宮鏡下手術は2泊3日の予定になっています。ただし術後の状態に異常がある患者さんにおいては退院が延期となることもあります。退院後はだいたい2週間後に外来を受診していただき、術後経過を確認します。また経過に問題がなければ多くの場合、軽い仕事は術後1週間程度から、運動などは術後4週間で可能となります。
子宮内膜ポリープは2cm程度であれば、日帰りでの外来子宮鏡手術の適応になります。麻酔や入院が不要なので便利です。詳細についてお聞きになりたい方は婦人科外来初診、もしくはセカンドオピニオン外来を受診してください。
外来細径硬性鏡下子宮内膜ポリープ切除術(手術時間は15分程度)
当院ではKarl Storz社のBetocchi®を使用して手術をしております。子宮鏡手技に熟練した担当医が執刀をいたします。

悪性腫瘍
子宮頸がん、子宮体がん、子宮肉腫、卵巣がん、膣がんや外陰がんなどを対象としております。当院は地域がん拠点病院(高度型)に認定されており、婦人科腫瘍専門医、がん治療認定医の医師を中心に、腫瘍内科、緩和ケア科、放射線科、病理診断科のエキスパートと連携、高度な医療を提供しております。進行卵巣がんの治療は手術、化学療法を組み合わせた集学的な治療が必要であり、下部消化器外科、肝膵胆外科、上部消化器外科、腫瘍内科などと密に相談しながら最適な治療を選択できる体制が整っております。
また、当科は低侵襲な腹腔鏡下手術を積極的に取り入れており、原発不明がんや進行卵巣がんのステージング目的での審査腹腔鏡手術、組織生検を行っております。また早期子宮体癌に対する腹腔鏡下子宮体癌根治術、早期子宮頸癌に対する腹腔鏡下子宮頸癌手術を、積極的に導入しております(メリットとデメリットを表で示します)。手術時間はリンパ節郭清術を含め3-5時間程度で、出血量はほとんどありません。
| 開腹手術のメリット | 腹腔鏡下手術のメリット | 開腹手術と腹腔鏡下手術で同等 |
|---|---|---|
| 手術時間が短い | 出血が少ない | 血管損傷 |
| 手術操作が確立 | 傷が小さい | 腸管損傷 |
| 入院期間が短い | 尿管損傷 | |
| 術後癒着が少ない | 摘出リンパ節個数 | |
| 術後腸閉塞が少ない | 術後再発 |
ロボット(da Vinci:ダヴィンチ)支援下手術について
婦人科領域では2018年4月より、良性腫瘍(子宮筋腫、子宮腺筋症、子宮内膜症など)に対する子宮全摘術および初期の子宮体がんに対する子宮全摘術+骨盤リンパ節郭清でダヴィンチ(da Vinci:ダヴィンチ)手術が保険適応となりましたが、ロボット支援下手術の質と安全性の確保のため、日本内視鏡外科学会が定める学会指針に則り、ロボット支援下手術の資格を持った術者が、指針に定められているトレーニングなど条件を満たした上で本手術を担当いたします。当院にはda Vinci Xiが導入されています。
術式は概ね開腹手術、腹腔鏡下手術と変わりはなく、開腹手術と比較したメリットは腹腔鏡下手術とほぼ同等とされています。ロボット支援下とすることで、術者の手振れや、精密なカメラによる術野の拡大視がより可能となるため、骨盤深部の手術操作が容易になり、術者間による差がない標準化された手術が可能になると考えられています。詳細についてお聞きになりたい方は婦人科外来初診、もしくはセカンドオピニオン外来を受診してください。
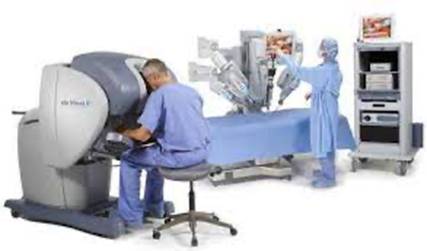
東京国際大堀病院ロボット手術センター長
井坂惠一先生と、長阪一憲医師
- 開腹手術と比較した、ロボット支援下子宮全摘術のメリット
-
- 通常の開腹手術は10cmの傷ができますが、ロボット支援下手術では8から12mmの傷が5ヶ所つく程度です。
- 開腹手術に比べて出血量が少ないです。
- 入院期間は1週間程度です(開腹手術では2週間程度の入院です)。体力回復も早いです。
- 侵襲が少なく、術後の癒着が少ないです。
- 上腹部までカメラで腹腔内全体の観察が可能です。
- 腹腔鏡下手術と比較した、ロボット支援下子宮全摘術のメリット
-
- da Vinciシステムの持つ特有の拡大視野や、3次元画像および手術用鉗子の可動域拡大など操作性向上および手振れ防止機能により、腹腔鏡より精緻な手術を行うことが可能です。
- 腹腔内の強固な癒着により、従来の腹腔鏡下手術が困難であった症例でもロボット支援下腹腔鏡手術が可能となる場合があります。
- 腹腔鏡下手術に比べて、術後、傷(トロッカー刺入部)の痛みの軽減ができると言われています。
- 開腹手術や腹腔鏡下手術と比べた、ロボット支援下子宮全摘術のデメリット
-
- 大量出血時は対応困難のため、腹腔鏡下手術や開腹手術に切り替える可能性があります。
- 開腹手術では予想できない有害事象(画面外での他臓器損傷など)が稀に生じます。
- 細かい操作を行うことやロボット機器の準備・設定の時間を要するため、全体として手術時間が1.5倍程度に長くなることがあります。
婦人科部門(2022年)
| 子宮筋腫 | 124例
|
|---|---|
| 子宮頸癌 | 21例 |
| 子宮体癌 | 32例 |
| 卵巣癌 | 20例 |
| 浸潤癌総数 | 89例 |
| 術式 | 例数 |
|---|---|
| 広汎子宮全摘 | 8 |
| 広汎子宮頸部全摘(妊孕性温存) | 0 |
| 準広汎子宮全摘 | 3 |
| 卵巣癌手術 | 15 |
| 腹式単純子宮全摘術 | 48 |
| 腹腔鏡下子宮全摘 | 19 |
| 腹腔鏡下手術(腹腔鏡下子宮全摘を除く) | 31 |
| ロボット支援下腹腔鏡下子宮全摘 | 74 |
| 卵管鏡手術 | 26 |
| 子宮筋腫核出術 | 4 |
| 付属器切除 | 4 |
| 円錐切除 | 22 |
| LASER蒸散 | 35 |
| 性器脱根治術 | 9 |
| 開腹:0 | |
| 腟式:7 | |
| 腹腔鏡:2 | |
| 子宮内膜全面掻爬術 | 21 |
| 子宮鏡下手術 | 81 |
| 外陰癌、外陰疾患手術 | 8 |
| 異所性妊娠手術 | 11 |
| 流産手術 | 4 |
| 腟閉鎖 | 5 |
| 審査腹腔鏡 | 8 |
| 合計 | 442 |
主な検査・処置・治療件数
- 子宮卵管造影(HSG) 14 例
- 人工授精(AIH) 99 例
- 体外受精胚移植(IVF-ET) 2024年4月より再開
婦人科専門外来について
腫瘍ゲノム外来
子宮頸がん、子宮体がん、卵巣がん、その他の婦人科関連がんに対応しております。手術療法、化学療法、同時化学放射線療法は全て院内で行っており、早期子宮体癌、早期子宮頸がんに対する腹腔鏡下手術、ロボット支援下手術、外来子宮鏡下手術、最新の分子標的治療も導入しています。婦人科腫瘍専門医、遺伝性腫瘍専門医、内視鏡技術認定医が中心となって診療を担当しています。
- 火曜日午後
- 一瀬隆行医師、西田晴香医師、髙橋ゆう子医師、髙﨑和樹医師
ゲノム診療外来
婦人科腫瘍に関連する「がん遺伝」についての情報を詳しくお聞きになりたいという方を対象にしています。 院内で治療を受けられた患者さんやご家族だけでなく、他施設で治療を受けられた患者さんやご家族も受診できます。遺伝カウンセリング外来と連携を取り、遺伝性腫瘍を持つ方のサーベイランスを提供しております。また、がん遺伝子パネル検査についても、患者さんやご家族にメリットとデメリットをきちんとお話した上で、受検ができるように整備しています。臨床遺伝専門医、遺伝性腫瘍専門医が診療をしています。
- 水曜日午後
- 長阪一憲医師、一瀬隆行医師、西田晴香医師、髙﨑和樹医師
内分泌・不妊外来
内分泌外来
中高生の月経不順や月経困難、月経困難前緊張症候群、無月経、過多月経、周閉経期の更年期障害まで幅広く診療しています。治療にはホルモン剤以外にも漢方薬なども用いて患者さんの状態に即した治療を行っています。子宮内膜症や子宮筋腫などに対しては必要に応じて低侵襲である内視鏡下手術や子宮内膜ポリープ・子宮粘膜下筋腫に対し子宮鏡下手術も行っています。小さいポリープは外来手術も可能です。内分泌代謝科専門医が診療を行っています。
不妊外来
ご夫婦の年齢・ご希望などを踏まえながら妊娠を目指します。
まずは不妊原因を探るため検査を行います。不妊検査にはホルモン採血・AMH (抗ミュラー管ホルモン)・甲状腺機能検査・クラミジア検査・子宮卵管造影検査・抗精子抗体・頸管粘液検査・精液検査などがあります。並行して卵胞の発育を超音波検査で調べ、排卵時期を推定します。また必要に応じて子宮鏡検査、耐糖能検査、MRI検査などを行います。
不妊検査結果次第でタイミング指導、人工授精などの一般不妊治療から体外受精などの高度生殖補助医療を検討します。検査結果によっては先に手術を行い骨盤内を妊娠しやすい環境にすることもあります。その場合手術後も不妊治療を当院でそのまま継続して行うことが大学病院で行う不妊治療のメリットの一つです。
内科的合併症がある方についても他科と連携して不妊治療が出来、妊娠成立後は周産期管理も継続して行うこともできます。生殖医療専門医が中心となって診療を行っています。
- 月曜日・火曜日・水曜日午前、木曜日・金曜日午後
- 平野茉来医師、小野寺貴子医師



